La viruela del mono no es nueva. La Organización Mundial de la Salud (OMS) indica que esta enfermedad se detectó por primera vez en los seres humanos en 1970 en la República Democrática del Congo, específicamente en un niño de nueve años.
Básicamente, estamos hablando de una enfermedad que lleva en el mundo más de 50 años y ha subsistido todo este tiempo.
Entonces, ¿por qué hasta ahora este virus está causando tanta preocupación? ¿Por qué Costa Rica ya está alerta debido al primer caso sospechoso comunicado por el Ministerio de Salud el 1.° de junio del 2022?
Una de las razones se debe al cese de la vacunación contra la viruela la cual, desde las palabras del Dr. David Loría Masís, científico de la Facultad de Microbiología de la Universidad de Costa Rica (UCR), brindaba una protección cruzada contra la viruela del mono. El cese de esta inmunización ha hecho que la población más joven no tenga la memoria de la vacuna.
“Como se dejó de vacunar, ya que no circulaba la viruela, poco a poco la población humana vacunada ha sido sustituida por población más joven que no tiene esta memoria de la vacuna. Esto causa que sea más probable y más frecuente que la viruela de mono esté brincando al ser humano. Cada vez que haya gente más susceptible, y menos gente que recibió la vacuna, se van a generar estos rebrotes que ya estamos viendo de la viruela de mono”, dijo el Dr. Loría.
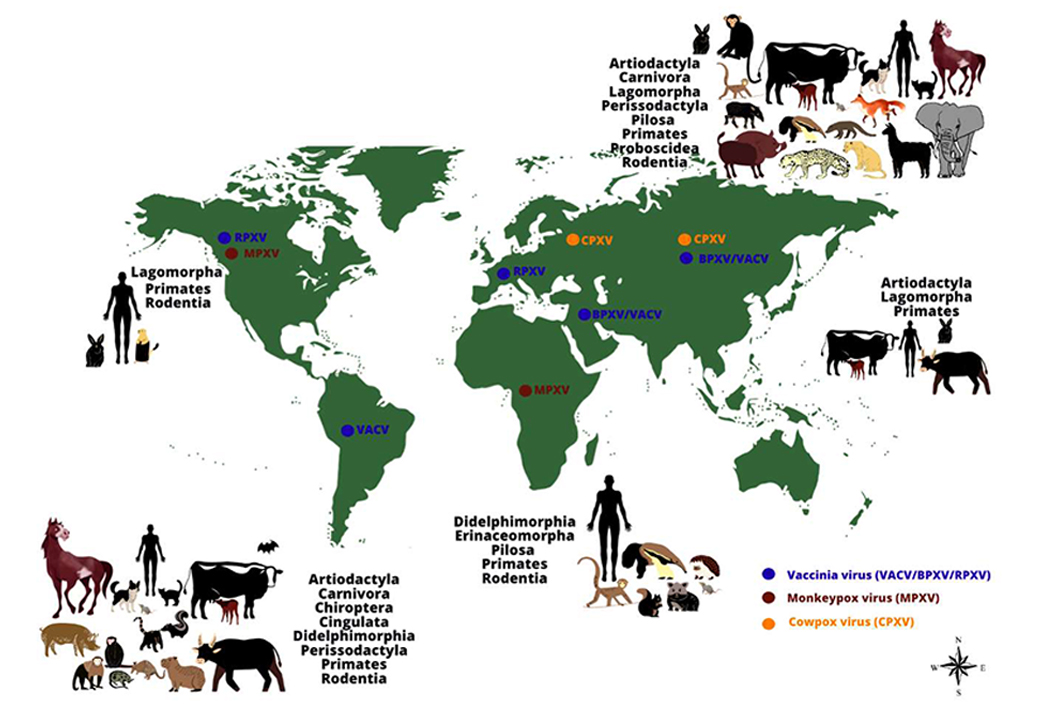
En lo mismo concuerda el Dr. Gilberth Alvarado Barboza, experto de la Escuela de Biología de la UCR, quien enfatizó que la viruela humana es una enfermedad erradicada mundialmente desde la década de los años ochenta. Pero que, desde mayo del 2022, la viruela del mono (pariente de la viruela humana) ha sido identificada en más de 20 países fuera de África y con un caso bajo investigación en Costa Rica.
ADEMÁS: Entrevista a la Dra. Eugenia Corrales Preguntas y respuestas para los grupos antivacunas
“Hasta este momento no fue identificado el animal considerado como reservorio en la naturaleza, o sea, aquel que lleva el virus sin presentar signos clínicos. Sin embargo, investigaciones realizadas en 1950, identificaron la infección en primates no humanos y roedores. La enfermedad está presente en forma endémica (hay una ocurrencia de casos esporádica), en países de África Central y Occidental”, detalló el biólogo.
¿Los monos son los grandes villanos?
En definitiva, no lo son. El Dr. Alvarado aclaró que, contrario a lo que se puede pensar, los monos son víctimas del ser humano y que en el brote actual no existe participación de estos animales en la transmisión a las personas.
“Todas las transmisiones identificadas hasta ahora por las autoridades sanitarias en el mundo fueron atribuidas a la contaminación por la transmisión entre personas. Es importante enfatizar que los monos (primates no humanos) no son los villanos, sino que también son víctimas como nosotros (humanos), y no deberían sufrir ninguna represalia, como agresiones, muertes, ser ahuyentados o cualquier otro tipo de maltrato por parte de la población”, señaló el Dr. Alvarado.
Para el biólogo, el miedo al contagio por transmisión de esta, y otras enfermedades, no está justificado en la proximidad que podamos tener con los monos. Muchos microorganismos afectan la salud de los primates humanos y no humanos.
Además, el Dr. Alvarado señaló que los primates suelen enfermarse antes y esto funciona como alerta sobre la presencia de una enfermedad que pueda afectar la salud de las personas. En otras palabras, los monos sirven como animales centinela sobre el riesgo de estar expuestos a enfermedades.
“Dejemos a los monos seguir haciendo su trabajo en los bosques de nuestro país. Recordemos siempre mantener la distancia de ellos y nunca ofrecerles comida. En esa acción podríamos compartir enfermedades y alguno de los dos salir severamente afectado, ya que hemos irrespetado e invadido suficiente su espacio. Y recuerda que si vemos un mono enfermo o muerto debemos avisar de inmediato a las autoridades responsables”, manifestó Alvarado.
¿Debemos preocuparnos?
La OMS asegura que la viruela del mono posee una tasa de transmisión más baja y con una severidad mucho menor que la viruela humana. No obstante, esto no quiere decir que no haya que prestarle atención.
Por esa razón, y para aclarar el panorama desde el área de la virología y la microbiología de la UCR, el Dr. David Loría decidió brindar unos minutos de su tiempo para dar una entrevista y ahondar más sobre esta enfermedad.
— La Organización Mundial de la Salud (OMS) indica que la viruela del mono se detectó por primera vez en los seres humanos en 1970. ¿Por qué hasta ahora, 52 años después, este virus está causando tanta preocupación?
—Dr. David Loría Masís (DLM): “La pregunta es complicada. En los setenta es el primer reporte de la enfermedad. Pero, seguramente, la viruela del mono ha sucedido desde hace cientos de años. Lo que pasa es que, como la sintomatología es similar a una viruela (cuando esta enfermedad circulaba en el planeta), seguramente los casos de viruela de mono se confundían o eran mal diagnosticados como viruela humana.
Cuando se vino la campaña de vacunación masiva para erradicar la viruela, la vacuna tenía cierta capacidad de conferir protección cruzada contra esta viruela de mono. Entonces, probablemente dejaron de haber brotes de viruela de mono por esa inmunización que llevó a la erradicación de la viruela.
En 1970 se empieza con una vigilancia epidemiológica, muy gruesa, para certificar que el planeta está libre de viruela. Ahí, se empiezan a observar estos casos y a seguirlos como sospechosos de ser los brotes finales de la viruela humana y se identifica este nuevo virus causante de una sintomatología similar a la viruela, pero en una versión mucho más leve.
De igual forma, en la viruela había dos versiones. Una que se llamaba la viruela mayor y otra que se llamaba la viruela menor con una sintomatología más leve que la conocida.
Por lo tanto, la viruela de mono seguramente siempre existió, siempre brincó de la naturaleza al ser humano, pero quedaba oscurecida por la viruela humana y por la campaña de vacunación que, seguramente, llevó a que dejáramos de verla más frecuentemente.
LEA: El rol insustituible de las vacunas en el control de enfermedades
Como se dejó de vacunar, ya que no circulaba la viruela, poco a poco la población humana ya vacunada ha sido sustituida por población más joven que no tiene esta memoria de la vacuna. Esto causa que sea más probable y más frecuente que la viruela de mono esté brincando al ser humano. Cada vez que haya gente más susceptible, menos gente que recibió la vacuna, van a generar estos rebrotes que ya estamos viendo de la viruela de mono”.
—¿Cuándo fue la última vez que en Costa Rica se aplicó la vacuna contra la viruela?
—DLM: “A ver. El último caso de Costa Rica fue en 1933. En 1943 ya la enfermedad estaba erradicada. Las últimas campañas de vacunación masiva se dieron en los años 50 's y en el 59. A partir de 1960 ya no se vacunó más en el país contra la viruela.
En general, en estos programas de erradicación de la viruela y la polio, América siempre ha sido muy exitosa porque, prácticamente, nos hemos comportado como una isla. Entonces, empieza la campaña de erradicación o control de una enfermedad y casi siempre América logra controlarlo rápidamente. Por su parte, a Europa y a Asia les cuesta un poco más porque son áreas más grandes y diversas”.
— Si la última campaña de vacunación contra la viruela en Costa Rica fue en 1959, quiere decir que el grueso de quienes hoy son adultos mayores podrían estar vacunados.
Ahora bien, Dr. Loría, lo que usted menciona concuerda con una de las hipótesis que manejan algunos científicos internacionales. Una, que el contagio pudo haberse exacerbado en el mundo debido al cese de la vacunación contra la viruela y, la otra, por la ingesta de animales portadores del virus. ¿Comparte usted estos criterios?
—DLM: “El objetivo siempre fue dejar de vacunar a la población en algún momento cuando se llegase a erradicar la viruela, no seguir vacunado a la población para algo que ya no está circulando en el planeta. Entonces, desde ese punto de vista, teníamos un beneficio extra en ese momento, porque la vacunación estaba evitando esos brotes frecuentes de viruela de mono.
El resultado ahora es que volvemos a la normalidad y que el virus haga brotes de forma periódica en población que no recibió esa protección cruzada.
Con respecto al consumo de animales silvestres, sinceramente no lo considero un factor. Gran parte de la población del planeta consume animales silvestres: peces, venados, etc. Eso no creo que sea un factor condicionante para estos nuevos brotes. Me parece que es una exposición natural.
Segundo, se considera que el hospedero en la naturaleza de la viruela de mono es, seguramente, un roedor. Algún tipo de animal tipo ratón, conejo o un animal de la naturaleza al cual se le hace un síndrome un poco parecido al que sufre el humano pero, como tiene pelo, no se pueden ver las vesículas, las marcas en la piel y las personas se exponen a esto.
Ya se ha documentado, incluso, en animales que se tienen como mascota que estos han causado ciertos brotes en personas que poseen animales silvestres como mascotas”.
— La OMS señala que, en el 2003, el primer brote de viruela del mono fuera de África se produjo en los Estados Unidos y se relacionó con el contacto con perros de las praderas. ¿Estamos hablando de un virus con el potencial de contagiar a distintos tipos de animales sin distinción y, de ahí, saltar a los humanos?
—DLM: “La pregunta es interesantísima. Hay un virus para las vacas, hay un virus para el humano, hay un virus para el mono, para el ratón, para el canario, etc. Gracias a esto, se logró diseñar la primera vacuna. Dicha vacuna fue la de Jenner, contra la viruela en 1776, y lo que él hizo fue agarrar la viruela de la vaca y utilizarla como vacuna. Esta protección cruzada fue la que permitió erradicar la viruela humana de la faz de la tierra.
El virus sí puede infectar múltiples especies, pero no le gusta. Son muy específicos de su propia especie. El brinco de especie se puede dar, pero son poco eficientes. Estos virus son virus de ADN, muy adaptados a la especie y, prácticamente, un tercio de su genoma son estructuras diseñadas para evadir el sistema inmune de su hospedero. Puede ser un hospedero humano, si es el caso de la viruela.
El virus puede replicar en otra especie afirmativamente pero no le gusta y no es fácilmente adaptable a esa nueva especie”.
—Además de la transmisión de animal a humano, ¿esta también puede ser de humano a humano? ¿Qué se sabe hasta el momento?
—DLM: “Este brote que estamos viendo es, seguramente, algún evento inicial en el cual el virus brincó a un ser humano y, del ser humano, empezó a brincar al siguiente, al siguiente y al siguiente, dándonos como resultado el brote que tenemos ahorita de cientos de personas infectadas en todo el mundo.
Lo que pasa es que la transmisión entre los animales de la naturaleza es muchísimo más eficiente que la que se da entre los humanos, en la cual se necesita un contacto muy cercano, muy íntimo, entre las personas para que la transmisión se dé. Al menos esto es lo que se considera hasta el momento.
Debe haber un contacto estrecho, prolongado, para que esta transmisión se dé. Hay otro componente muy importante de este virus, y es que se puede quedar en la superficie por períodos más largos a los que estamos acostumbrados con el COVID-19 o la influencia.
El virus se puede quedar en la superficie y es un poco más resistente al medio ambiente. Por lo tanto, es muy importante el lavado de manos y la higiene en general, así como las cosas que haya estado en contacto con una persona que tiene la infección”.
—¿La pandemia del COVID-19 pudo haber jugado, de alguna manera, en la propagación de la viruela del mono?
—DLM: “No. No creo que la pandemia haya afectado. Más bien, si algo generó la pandemia fue evitar este tipo de eventos, porque se paralizó mucho el movimiento humano dentro del planeta. Lo que sí le puedo decir es que este tipo de eventos pasan cada tres, cuatro y cinco años.
Lo único es que antes no nos dábamos tanta cuenta. Hay muchísimos virus en la naturaleza que brincan de las especies al humano. De vez en cuando causan un brote. En algunos casos, ni siquiera se diagnosticaban ni se encontraban. La gente fallecía y se les ponía que el motivo era algo más.
Conforme evoluciona la ciencia, se está más pendiente y con mayor visualización de estos brotes epidémicos que ocurren”.
—¿Qué se sabe hasta el momento sobre los síntomas y los signos de la enfermedad? Ahora que tenemos el primer caso sospechoso en Costa Rica comunicado por el Ministerio de Salud, ¿a cuáles elementos hay que prestar atención?
—DLM: “Es difícil. Primero, porque yo nunca vi un caso de viruela. Pero, por lo que uno lee en la historia, la viruela tenía tres manifestaciones principales. La viruela negra superinflamatoria, hemorrágica y con una altísima letalidad. Luego estaba la viruela mayor, que era una viruela muy agresiva y cuyo brote en la cara era desfigurante y, finalmente, la viruela menor que era mucho menos agresiva.
La viruela del mono en los casos reportados vendría a ser una viruela menor en la sintomatología. El paciente va a presentar fiebre y un rash (brote en la piel), que hay que saber diferenciarlo muy bien de lo que es la varicela.
La varicela causa un brote muy parecido. El brote empieza en la piel con unas manchitas. Posteriormente, las manchitas se empiezan a levantar y, después de que se levantan, se les hace la vesícula, que es una ampolla. Luego, esas ampollas se revientan. Ese líquido que sale está cargado de virus, es superinfeccioso.
Las vesículas van a parecer por todo el cuerpo. Al menos en viruela, estas vesículas no solo aparecían en la piel, sino que también podrían aparecer en las mucosas como en la boca, en el tracto digestivo, en el respiratorio, incluso en la mucosa de los ojos. Entonces, la gente podría quedar desfigurada o con secuelas muy graves como la ceguera y, por supuesto, el fallecimiento.
—¿Y cómo se podría diferenciar de una varicela?
—DLM: “El diagnóstico diferencial con la varicela radica en la evolución de las vesículas. Mientras en la viruela del mono todas van evolucionando al mismo tiempo, en la varicela hay asincronía. En un momento vas a tener manchitas, a la par hay otra que ya es una pelotita y muy cerca también hay otra que ya está en la fase de bombita. Así, en la varicela hay estadios diferentes que es asincrónico.
El segundo es un rash por algún enterovirus, que se transmite por aguas contaminadas, el cual en una minoría de la gente que lo padece se puede hacer aftas (úlceras) en la boca, un brote en las articulaciones, brazos, muñecas, que eso serían los diagnósticos diferenciales a considerar”.
—¿Cuáles son los métodos de diagnóstico que actualmente se están implementando para conocer si una persona es portadora de la enfermedad?
—DLM: “Los básicos de laboratorio. El diagnóstico va a ser clínico. Fácilmente, con un poco de entrenamiento, un médico con conocimiento puede fácilmente diagnosticarlos. Ahora bien, ese sería un diagnóstico presuntivo.
El diagnóstico confirmatorio vendría hecho desde un laboratorio. Lo que pasa es que la viruela humana, como se erradicó de la faz de la tierra, ahora no se puede trabajar en laboratorios regulares. Tendría que ser en laboratorios de altísima contención para ser trabajos con estos virus.
Si se quiere hacer un diagnóstico rápido, se puede utilizar biología molecular como un PCR sencillo. De una vesícula rota se podría tomar algo de ese líquido o con un raspado uno podría recuperar células infectadas. Sobre eso, montar una prueba de amplificación de ácidos nucleicos y fácilmente diagnosticar si fuera el caso. Ese sería la confirmación de la enfermedad”.
—¿Qué tratamientos son los que actualmente se están utilizando más en el ámbito internacional? ¿Se podría pensar que la vacunación contra la viruela vuelva?
—DLM: “Vamos a ver. El tratamiento va directamente a afrontar los síntomas que están haciendo sufrir al paciente en ese momento y no a contrarrestar el virus, per se. La mortalidad de la viruela de mono está asociada a los brotes que se dan en África, con las condiciones particulares de los sistemas de salud de África.
Cuando estos brotes se dieron en el 2003 en los Estados Unidos, nadie murió. La persona que tiene esas vesículas en la boca no puede alimentarse bien, no puede hidratarse bien, las vesículas se pueden infectar, pueden tener una neumonía. Pero, en las condiciones médicas más avanzadas, a esos pacientes se les puede tratar con antibióticos, con formas de alimentación mecánica y rescatar al paciente en dichas circunstancias.
Lo anterior no quiere decir que no van a haber casos en los que la misma infección sea muy agresiva. Si el paciente tiene algún problema de deficiencia inmune, algún problema para combatir las infecciones, entonces el paciente se podría complicar más.
En cuanto a la vacunación, por estar la enfermedad erradicada, pues ya no tenía sentido tenerla. Es una vacuna delicada en la cual el virus tiene que estar vivo. Lo que se hace es raspar la piel y, con esto, la persona genera una respuesta. Pero, la gente debe protegerse después de que se vacuna y se le debe poner un parche muy fuerte para que no se rasque y genere inflamación.
Es la primera vacuna que se diseñó, es la más vieja que tenemos y súperefectiva. La protección de anticuerpos se ha reportado que dura hasta 70 años, es muy eficiente y no se consigue en farmacias. Actualmente, solo se recomienda vacunar a las personas que trabajan en laboratorios con este tipo de virus usados para hacer investigación.
— ¿Qué recomendaciones podríamos darle a la población para intentar reducir el riesgo de contagio?
—DLM: “Lo primero es estar conscientes de que la viruela del mono no es tan transmisible como lo que hemos vivido en estos dos últimos años. Hay que estar vigilante de las fiebres y los escalofríos. También, entender que la persona puede tener este virus o cualquier otro. Por lo tanto, cuando se tienen estos síntomas hay que tratar de ser lo menos infecciosos.
Si te empieza a salir un brote en la piel hay que entender que hay que ponerle ojo, vigilarlo y ver cómo evoluciona. Fuera de eso, no habría más de qué preocuparse”.
—Finalmente, y para conocer un poco más la genética del virus, la viruela del mono está causada por el virus miembro del género Orthopoxvirus, de la familia Poxviridae. ¿Qué elementos caracterizan a esta familia del virus que puedan darnos luces sobre a qué nos estamos enfrentando?
— DLM: “Estos virus tienen el genoma con una molécula de ADN de doble banda, es prácticamente idéntico a lo que nosotros tenemos como nuestro genoma.
La diferencia de este virus con otros, como el coronavirus que tienen un genoma de ARN, es más frágil y más errático. Esto causa muchos cambios puntuales en su composición y en su secuencia, que es otra forma de genoma más conservativa que tiene la viruela del mono.
En la viruela del mono es más difícil que se hagan cambios, modificaciones repentinas y tienen muchísima capacidad de codificación. Codifican cientos de proteínas a diferencia de los coronavirus que pueden tener de unas 12 a 18 proteínas. Este puede tener 80 y 100 proteínas diferentes y van a tener proteínas dedicadas para cosas muy específicas como evadir la respuesta inmune.
Al ser un virus de ADN que se replica en el citoplasma. En otras palabras, ni siquiera tiene que entrar al núcleo de las células. En el citoplasma puede hacer la replicación. Además, cuando la partícula está libre, esta tiene una membrana lipídica (de grasa) que le permite salir al espacio y transmitirse de hospedero a hospedero.
El virus tiene otra forma de transmitirse dentro del cuerpo, que es capaz de generar unos cohetes de actina, como un sistema de propulsión, que le permite atravesar una célula e introducirse a la siguiente, sin necesidad de mediación y salida del espacio intracelular. Así, se puede evitar la respuesta de anticuerpos.
Por lo general, para generar una respuesta se necesitan linfocitos para controlar esa parte o esa fase del signo de infección del virus. ¿Qué más puedo decir? Bueno, que es una partícula preciosa, es enorme y, estructuralmente, se dice que se parece a una pared de ladrillos”.
Viruela del mono
El Dr. Gilbert Alvarado Barboza, profesor e investigador de la Escuela de Biología, hace un recuento sobre el origen y la evolución de la enfermedad viruela del mono.
Periodista, Oficina de Divulgación e Información
Área de cobertura: ciencias de la salud
jenniffer.jisgwemenezcordoba @ucrdjzv.ac.cr
Periodista, Oficina de Divulgación e Información
Área de cobertura: ciencias básicas
patricia.bwatnlancopicado @ucrlhem.ac.cr
Comentarios:
Artículos Similares:
-
Pacientes ya pueden venir a la UCR para saber si presentan algún trastorno sanguíneo
-
 Ella es Maribelle Vargas, la bióloga marina de la UCR cuyo talento enriquece a la NASA
Ella es Maribelle Vargas, la bióloga marina de la UCR cuyo talento enriquece a la NASA -
 Un proyecto pionero de la UCR investiga hongos para desarrollar nuevas aplicaciones biotecnológicas …
Un proyecto pionero de la UCR investiga hongos para desarrollar nuevas aplicaciones biotecnológicas … -
 Decano de la Facultad de Ciencias de la UCR, Dr. Federico Muñoz, espera legar una Facultad más …
Decano de la Facultad de Ciencias de la UCR, Dr. Federico Muñoz, espera legar una Facultad más …