“La mayor satisfacción que me da el ejercicio de la profesión es ayudar a los papás y a los pacientes a comprender su enfermedad y condición. También, es muy satisfactorio ver a los chiquitos y chiquitas con cáncer salir adelante, especialmente, en ese momento cuando concluyen su tratamiento y tocan la campana”.
Así lo explicó la Dra. Amanda María Leis Chanto, quien en el 2018 y en el 2021 decidió ir a España y a México, respectivamente, para robustecer sus conocimientos en una de las áreas médicas más importantes del país: la oncología pediátrica.
Las razones sobran. Solo una persona decidida y amante de la profesión podría dedicar seis años de estudio en Medicina General, otros tres años en Pediatría y, además, dos años adicionales para profesionalizarse en un campo dedicado, exclusivamente, a atender a niños y niñas con cáncer.
“Uno de los aprendizajes más grandes que obtuve de las rotaciones tiene que ver con el trasplante de médula ósea. Cada vez más, esta terapia abarca distintas enfermedades que se logran llevar a la remisión. Ya hemos tenido resultados muy positivos de niños que están en sus casas con habilidades neurológicas plenamente conservadas, después de recibir un trasplante de médula ósea que les permitió eliminar su tumor cerebral”, relató la Dra. Leis.
Gracias a su formación dada por el Programa de Especialidades Médicas de la Universidad de Costa Rica (PPEM-UCR), y a su experiencia extranjera, cada niño y niña con cáncer de la Caja Costarricense de Seguro Social (CCSS) tiene a su alcance a una profesional más con conocimientos equiparables a los del primer mundo, con una alta competencia técnica y deseosa de innovar.
En esa labor también está su compañera, la Dra. María José Acuña Navas. Ambas, después de efectuar su servicio social, se integrarán al equipo en el Hospital Nacional de Niños (HNN). La Dra. Leis y la Dra. Acuña son la cuarta y quinta especialistas que tiene el país en este campo médico.
“Quiero seguir los pasos de mis tutores y ayudar a cada una de las familias que se presentan al servicio a que venzan el cáncer e intenten salir adelante. Enfrentar el día a día de esta enfermedad no es fácil para ninguno de ellos. Tanto a mi compañera como a mí nos gustaría innovar en el tratamiento de la quimioterapia, así como mejorar las diferentes intervenciones y los abordajes”, mencionó la Dra. Leis.
Pero ella no es la única residente que ha ido al exterior. Al igual que la Dra. Leis, desde el 2011 el Programa de Especialidades Médicas de la UCR ha incentivado los estudios en el extranjero. En 10 años, un total de 304 médicos residentes realizaron sus rotaciones fuera del país.
¿El objetivo? Que Costa Rica siempre esté a la vanguardia de los últimos avances médicos y quirúrgicos para aplicar técnicas cada día mejores en beneficio de la salud pública nacional.
¿Casos de éxito? Muchos. Un ejemplo es la Dra. Beatriz Araya Chacón, oncóloga quirúrgica, cuya preparación adicional en Argentina le ayudó a desarrollar un criterio médico innovador que hoy utiliza el Hospital San Juan de Dios (HSJD) para mejorar la reconstrucción facial de personas que, por tener cáncer de piel localizado en su rostro, deben ser operadas.
También, el caso del Dr. Luis Leonardo Chacón Prado, médico intensivista, quien viajó a Colombia al Hospital Universitario del Valle, ubicado en Cali. Ahí, logró elevar su capacidad resolutiva y el nivel de complejidad con el que se puede trabajar. Ese conocimiento resplandeció más con la pandemia del COVID-19, cuando las unidades de cuidados intensivos se empezaron a llenar con personas que luchaban por sobrevivir.
¿Un ejemplo más? La Dra. María Rebeca Esquivel Zúñiga, pediatra. En el 2019, ella se caracterizó por tener una alta excelencia que la posicionó como una de las residentes más sobresalientes del PPEM-UCR.
En el 2018, la Dra. Esquivel fue a la Universidad de Virginia. De esa oportunidad ella trajo al país nuevos conocimientos orientados a fortalecer el manejo de la diabetes infantil; un padecimiento que, según la gravedad, requiere que al niño o a la niña se le suministre un aproximado de cuatro inyecciones de insulina por día.
“El Programa de Especialidades Médicas de la UCR siempre ha dado el aval para que los médicos residentes, en diferentes años de su especialización, vayan a hacer rotaciones externas. Siempre estimulamos al residente a salir para expandir horizontes, crear contactos y traer nuevas técnicas a nuestro país. Así, podemos tener un sistema de seguridad cada vez mejor. Como Universidad de Costa Rica siempre nos enfocamos en eso, en la excelencia”, resaltó la Dra. Lydiana Ávila de Benedictis, directora del PPEM-UCR.
Esa excelencia es palpable. Varios de las y los residentes que han rotado en el exterior se les han ofrecido subespecialidades en otros centros, como a la Dra. Rebeca Esquivel que ahora está nuevamente en Virginia.
“Hay que recordar que nosotros nunca dejamos de estudiar. El conocimiento médico cambia cada tres años. Por eso, es importante mantenernos y actualizarnos. Esto se mantiene estrechamente relacionado con la mejoría del trabajo”, agregó la Dra. Ávila.
Con el propósito de ahondar más en esta experiencia y sus contribuciones al país, la Dr. Amanda Leis, que hace una semana terminó la residencia en Oncología Pediátrica, brindó un rato de su tiempo para relatar el porqué decidió salir de Costa Rica para efectuar sus rotaciones.
Además, habló sobre su interés en profundizar un área del conocimiento relacionada con una enfermedad que, actualmente, afecta a más de 500 pacientes pediátricos en el país.

El principal tipo de cáncer en el caso de Costa Rica, y también a nivel mundial, es la leucemia linfocítica aguda. El segundo tipo son los tumores cerebrales, los linfomas y luego está el neuroblastoma.
(POR SOLICITUD DE LA MADRE DE LA MENOR, SE PROHIBE LA REPRODUCCIÓN TOTAL O PARCIAL DE LA FOTOGRAFÍA).
Pasión médica
-Dra. Leis, gracias por su tiempo. Antes de hablar de sus rotaciones y de la forma en cómo el país se beneficia con esto, me gustaría saber qué te motivó a estudiar Medicina.
Dra. Amanda Leis Chanto (ALC): “Yo estudié Medicina en la Universidad de Costa Rica. Entré en el año 2009 recién salida del colegio. Lo que me motivó a estudiar Medicina no tiene una respuesta muy clásica. Simplemente, tomé la decisión porque era lo que más me gustaba.
Me atraía muchísimo leer y conocer más del tema, cómo funciona el organismo y las enfermedades. En eso también influyó mi mamá, quien también es médico.
Mami tiene la consulta muy cerca de la casa y eso hizo que estuviera muy expuesta al área de la Medicina. Al momento de definir qué quería estudiar me pregunté: ‘¿qué es lo que quiero aprender en los próximos seis años y hacer el resto de mi vida?’ La respuesta fue Medicina”.
-Después de concluir tu carrera en Medicina General, decidís realizar tu primera especialidad en Pediatría. En esta área te gradúas en el 2019. ¿Por qué escogiste justamente esta especialidad de las casi 57 que ofrece la UCR?
ALC: “En el último año de la carrera, que es el internado, uno rota por distintas áreas. A mí me llamó muchísimo la atención del área de Pediatría cuando pasé por el Hospital de Nacional de Niños (HNN).
El Hospital Nacional de Niños es un hospital muy diferente a los otros por los que había pasado. Es muy ordenado y los procesos se dan de una manera más eficiente. Todo eso me llamó la atención y me gustó muchísimo la forma en cómo trabajaban porque la gente se mueve distinto cuando es por un niño”.
-Los niños y las niñas son parte de los pacientes más difíciles de tratar porque el personal médico está obligado a dejar los sentimientos de lado para realizar un abordaje científico y lo más objetivo posible. ¿Cómo has sobrellevado el reto?
ALC: “Realmente eso es bastante difícil. En Pediatría uno tiene que entender que no es solamente lidiar con el paciente y el niño, sino también con toda la familia y lo que esto implica. Es algo, en definitiva, muy complejo y yo tuve que aprender a lidiar con las emociones al momento de tratar a un paciente pediátrico y, también, a la hora de enfrentar a la familia. Especialmente, en esos momentos cuando hay que darles malas noticias y explicarles la situación del paciente. Eso es algo que solamente a la hora de hacerlo se va desarrollando”.
-Y en medio de esas situaciones, ¿cuál es la mayor satisfacción que te da el ejercicio de la Pediatría?
ALC: “La mayor satisfacción que me da el ejercicio de la Pediatría es ayudar a los papás y a los pacientes a comprender su enfermedad y condición. Cuando los pacientes tienen una edad escolar, o están un poco más grandes, es necesario explicarles a ellos que tienen una enfermedad.
En el caso específico de Oncología, decirles a los niños o niñas que tienen cáncer, que van a requerir tratamiento y explicarles en qué consiste la enfermedad. Esto es fundamental para el apego y cumplimiento del tratamiento.
La otra satisfacción más grande, y para el Servicio de Oncología Pediátrica del Hospital, es poder ver a los chiquitos y chiquitas con cáncer salir adelante y en remisión, quienes, al concluir el tratamiento, tocan la campana. Eso a uno le llena de alegría inmensa.
El tocar la campaña es una celebración por todo el esfuerzo que han hecho esos chiquitos y sus familias para cumplir tantos meses de tratamiento tan duro: quimioterapia, radioterapia y cirugías. La campana simboliza ese gran esfuerzo y se les reconoce que cumplieron una etapa muy grande para terminar el tratamiento contra el cáncer”.
Rotaciones
-Ahora, abordemos tus rotaciones en el extranjero. Dra. Leis, vos hiciste dos rotaciones fuera del país. La primera en el 2018, en España, y la otra durante el 2021, en México. Empecemos con tu experiencia en España.
ALC: “En el 2018 estaba en mi último año de residencia de Pediatría. Ya en ese momento me había llamado poderosamente la atención el área de Oncología Infantil del Hospital Nacional de Niños y sabía que quería hacer otra especialidad, esta vez, en Oncología Pediátrica.
El Dr. Mauricio Sánchez me comentó que existía la posibilidad de que yo fuera a rotar afuera, en Barcelona, específicamente a un servicio de Oncología Pediátrica. El Dr. Sánchez me puso en contacto con los doctores de España y empecé a hacer toda la papelería correspondiente. Al final pude hacer un mes de rotación en el Hospital San Juan de Dios de Barcelona. La experiencia fue muy emocionante”.
-¿Y qué aprendizajes obtuviste de esa primera experiencia?
ALC: “Cuando fui a Barcelona todavía estaba terminando la residencia en Pediatría y no estaba totalmente inmersa en el mundo de la Oncología. Entonces, ese primer acercamiento me otorgó la posibilidad de abrir mis ojos completamente a otro mundo.
Este hospital en España es un centro médico de primer mundo, y uno de los hospitales líderes a nivel internacional en Oncología Pediátrica. Ellos realizan muchísimas investigaciones y ensayos clínicos que están publicados en revistas científicas y son referentes a nivel internacional.
Durante el mes me dediqué a escuchar profesionales muy prestigiosos y a aprender sobre temas relacionados con análisis de casos muy específicos en pacientes”.
-¿Cómo cuáles?
ALC: “Como los ensayos clínicos. En España ellos hacen muchas sesiones en las cuales analizan a los pacientes que entran a ensayos clínicos. Estos ensayos consisten en pruebas de medicamentos para saber si tienen, o no, algún efecto positivo en un tipo específico de cáncer.
El poder ver todo, a un nivel mucho más elevado que el que tiene Costa Rica, para mí fue sumamente interesante. Pude identificar muchas áreas de la Oncología que yo no había explorado, porque en Costa Rica no hacemos ese tipo de investigaciones.
Por ejemplo, vi medicamentos nuevos, quimioterapias innovadoras, entre otros, que terminó por engancharme en esta rama y dije: ‘en definitiva quiero seguir aprendiendo de esto’.
-Cuando vos decís que hay un nivel más alto que en Costa Rica, ¿te referís sólo a esa parte de investigación médica, o hay otros componentes que hacen que el nivel sea más alto?
ALC: “No es solamente la investigación. Lo prioritario en el país es la atención y, en términos de atención y tratamientos de primera línea contra la enfermedad, Costa Rica está muy bien. Pero, siempre se puede mejorar y traer innovaciones.
Por el momento, no tenemos medicamentos más novedosos y costosos como algunos tipos de inmunoterapia (un tipo de tratamiento que estimula las defensas naturales del cuerpo para combatir el cáncer).
En ese eje, Costa Rica está un poco más atrás, en el sentido de que España ya tiene varios medicamentos para inmunoterapia y algunas quimioterapias que se usan de manera rutinaria y que acá todavía no logramos conseguir”.
-¿Desde España lograste identificar algún vacío en Costa Rica que también influyera en vos para iniciar la subespecialidad en Oncología Pediátrica?
-ALC: “El vacío más evidente era el recurso humano. En el país solamente hay cuatro oncólogos pediatras. Mi compañera y yo somos la número cinco y la número seis. Entonces, antes de pensar en venir a aportar un gran conocimiento científico y nuevas técnicas quirúrgicas, está generar más recurso humano y ayudar al manejo de los niños con cáncer del país”.
"Si tuviera que decir los principales aprendizajes de la rotación que tuve en México, yo creo que sería primero reconocer que en Costa Rica estamos muy bien".
Dra. Amanda Leis Chanto.
México
-Traslademonos a tierras aztecas. En España tenés ese primer acercamiento más a fondo con la oncología y en México lográs aprender conocimientos mayores. ¿Cómo viviste esa segunda experiencia?
-ALC: “La rotación de México fue en septiembre del 2021. Ahí estuve un mes en el Hospital Infantil Teletón de Oncología (HITO). Este hospital está rankeado entre los mejores hospitales de oncología de México y es un hospital fundado por la Teletón.
Lo más sorprendente de este Hospital es que es 100 % especializado en oncología pediátrica. La infraestructura me impresionó, el hospital es gigante y tiene todo lo que uno necesita ahí mismo en sus paredes.
El HITO tiene todo el equipo necesario para el diagnóstico y tratamiento de un paciente, incluso lo necesario para dar radioterapia ahí mismo. En Costa Rica, por ejemplo, solo en el Calderón Guardia se pueden hacer resonancias magnéticas y hay que trasladar a los niños hasta allá”.
-Y, en este caso, ¿cuál fue tu mayor aprendizaje?
ALC: “Los trasplantes de médula ósea. El HITO hace alrededor de 50 trasplantes de médula ósea por año y es un servicio muy activo y con muy buenos resultados.
El trasplante de médula ósea en oncología pediátrica es cada vez más grande y abarca distintas enfermedades que se logran llevar a la remisión gracias a esta terapia. También, son cada vez más y más los pacientes que califican para este tipo de trasplantes y que cumplen con todos los requisitos para que se les aplique este procedimiento, llevarlos a remisión e intentar eliminar por completo su enfermedad maligna.
En México hay un programa gigantesco de trasplantes de médula ósea. Por lo tanto, pude aprender montones, principalmente, porque pude participar en varios trasplantes, tanto en la cosecha (que es el proceso de extracción de la médula ósea del donador), como de la infusión (que es proceso en el que el producto se pasa al paciente o receptor)”.
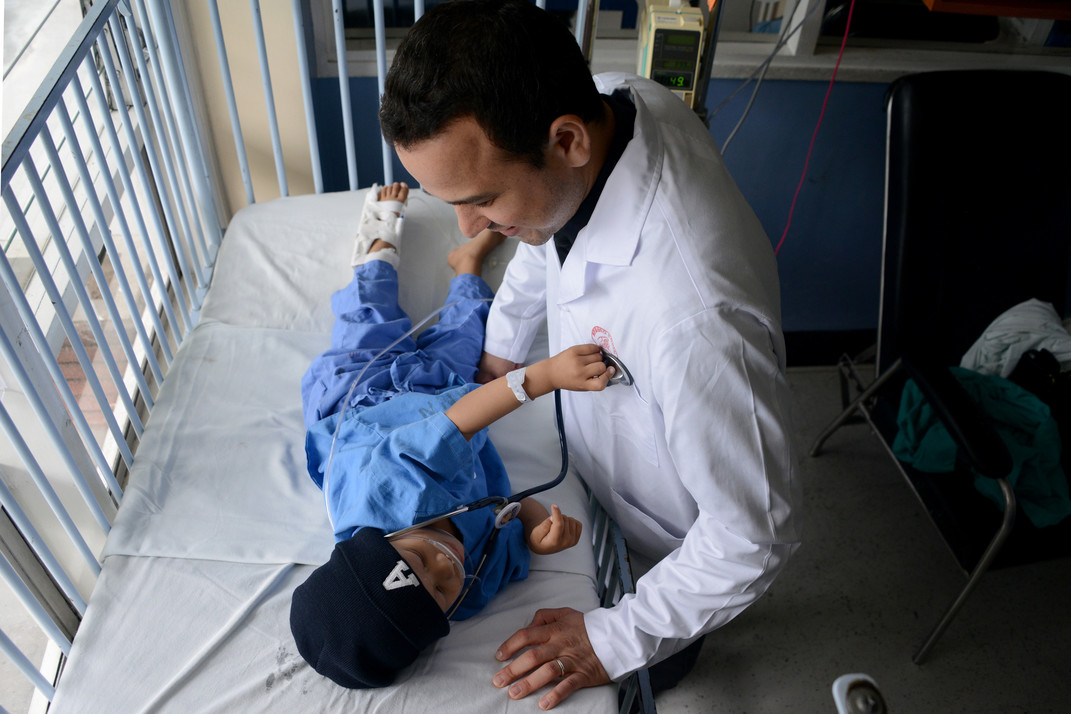
En el país también se presentan mucho los tumores germinales: los de ovarios y los de testículos. De acuerdo con la Dra. Leis, en Costa Rica hay muchos casos de tumores germinales y también los tumores en el ojo. En la fotografìa se ve al Dr. Mauricio Sánchez Salazar, quien es parte de la primera generación de oncopediatras graduados en el país.
Laura Rodríguez Rodríguez-De acuerdo con MayoClinic, este procedimiento de trasplante de médula ósea lo que hace es infundir células madre de una persona sana, para reemplazar la médula ósea dañada de una persona enferma. El procedimiento es de cuidado.
ALC: “El procedimiento tiene muchísimos riesgos y cuidados. Se deben usar varios medicamentos y monitorear de forma constante al paciente. Logré participar en trasplantes y ver todo el proceso, desde cómo se saca el tejido hasta cómo se prepara en el Banco de Sangre para quitar componentes y células que no se necesitan, así como preservar las células madre.
Pude acompañar a los pacientes y a los médicos en las distintas fases del proceso y aprender más sobre las precauciones que ellos toman. Sin duda, abrí mis ojos a un mundo gigante y me gustaría sacar toda una nueva subespecialidad en trasplante de médula ósea para, en un futuro, también aplicarlo de manera más frecuente en Costa Rica”.
-¿En Costa Rica ya se aplican este tipo de trasplantes?
ALC: “¡Por supuesto! Tenemos un oncólogo, el Dr. Mario Delgado, que se encarga de realizar los trasplantes de médula ósea en el país para niños con tumores sólidos, que no es la leucemia, sino todo el resto de los tumores. Él es el único del país que se dedica a hacer ese tipo de trasplante.
Actualmente, estamos haciendo más y más trasplantes en Costa Rica en el Hospital Nacional de Niños. En el 2020 empezamos a hacer trasplantes de médula ósea para niños con tumores cerebrales.
Eso antes no lo hacíamos y hemos tenido resultados muy positivos de niños que están en sus casas con habilidades neurológicas conservadas gracias al trasplante de médula ósea que permitió eliminar el tumor cerebral”.
-Al estar en México y comparar la forma en cómo Costa Rica realiza ese tipo de trasplantes, ¿qué mejoras se podrían implementar en el país?
-ALC: “En general, al comparar la práctica con México, es muy similar y uno puede decir que Costa Rica está superbién.
Tal vez hay un par de cosas mínimas y muy puntuales para ser analizadas y valorar si aplica en el país. El Dr. Delgado, que lidera los trasplantes de médula ósea en Oncología en el país, se formó en España en este campo y tiene muchísima experiencia. Él nos invitaba a mi compañera y a mí a ver el proceso de trasplante, la cosecha y nos explicaba con muchísimo detalle.
Cuando llegué a México yo ya sabía cómo era el asunto. No obstante, en México el procedimiento se realizaba más seguido y constante. En Costa Rica hay ocasiones en que no hacemos ningún tipo de trasplante de este tipo por varios meses.
Al estar tanto tiempo en esta área, pude ver algunas cosas que hacían ellos un poco diferente. Por ejemplo, la forma de administrar medicamentos, o los cuidados a la hora de administrarlos”.
-¿Hay otros elementos, al compararnos con México, en los que estemos igual de bien?
-ALC: “En gran medida. Los medicamentos que utiliza México son los mismos que utiliza Costa Rica. En cuanto a protocolos y terapias de primera línea, nosotros usamos lo mismo y hasta (en algunas cosas) yo decía ‘esto en Costa Rica lo hacemos diferente y creo que nosotros lo hacemos mejor’.
Otro tema fue cuidados paliativos; es decir, manejo de pacientes al final de la vida. Yo veía que nosotros estábamos un poquito mejor de lo que ellos hacían.
Pero, definitivamente, en infraestructura sí es mejor (tomando en cuenta que era un hospital privado). La capacidad que tienen para hacer todo tipo de estudios y de manera casi que expedita es impresionante. Pude ver el caso de un paciente que llegó con una masa abdominal, y en esa misma tarde ya tenían la resonancia y hasta el PEC CT (imágenes radiológicas).
Nosotros en Costa Rica a veces nos tardamos semanas en coordinar un solo estudio para un único paciente. Pero, a pesar de que duramos un poquito más, sigue siendo rápido. ¡Claro! nos gustaría tener un resonador y nosotros mismos llevar al paciente y ese mismo día tener el reporte”.
-Es usual que cuando un médico viene de realizar sus rotaciones en el exterior, se generen nuevas alianzas con profesionales internacionales. ¿Pasó lo mismo en tu caso?
-ALC: “Sí, definitivamente se generaron contactos. Yo todavía tengo comunicación con los médicos de México. Varios especialistas del HITO, entre ellos un cirujano y una doctora en Medicina Nuclear, nos ofrecieron sus servicios para que, en cuanto tuviéramos un caso difícil en Costa Rica, nosotros les consultáramos. El enlace está y la comunicación se mantiene abierta”.

Dentro de los primeros tratamientos utilizados para contrarrestar el cáncer infantil, está la quimioterapia, la cirugía y la radioterapia en casos específicos. En la fotografía está la Dra. Karla Garita Muñoz, también parte de la primera generación de oncopediatras graduados en el país, quien atiende a Aisha Jiménez Abraham en el Hospital de Niños.
Karla RichmondNuevos desafíos
-Vos te graduás en abril de este 2021 en la subespecialidad de oncología pediátrica. ¿Qué planes tenés para el futuro cercano?
-ALC: “Varias metas. Este año (2022) me corresponde el servicio social. Posterior a esto, voy a incorporarme al Colegio de Médicos como pediatra oncóloga y, para el 2023, me estaría incorporando al Hospital Nacional de Niños.
Nuestro posgrado fue bastante fuerte. Mi compañera y yo nos manteníamos leyendo artículos científicos de manera constante.
Cuando a nosotras nos tocaba dar algún tipo de clase, por ejemplo si me tocaba el tema de neuroblastoma (un tipo de cáncer infantil ), leía más de 20 artículos científicos para poder conocer con detalle el tema e indagar más en relación con tratamientos novedosos en neuroblastoma.
Ahora, mi plan para este año es terminar mi servicio social e inscribirme a las revistas más importantes de la oncología pediátrica para mantener una rutina de leer constantemente, estar siempre actualizada en el tema y participar en congresos.
Así mismo, siempre tengo en mente el objetivo de ir fuera del país (uno o dos años) a hacer una especialización de trasplante de médula ósea”.
-Cuándo ves hacia atrás, todo el camino que has recorrido, ¿cuál es el mayor legado que te gustaría sembrar en Costa Rica?
-ALC: “Quiero continuar los pasos y el camino que han venido construyendo mis tutores, la Dra. Gamboa y el Dr. Delgado.
Deseo continuar el trabajo que ellos han venido haciendo con tanta dedicación y entrega, y ayudar a cada una de las familias que se presentan en el servicio a que venzan el cáncer y salgan adelante.
No es fácil para ninguno de ellos. Por eso, quiero apoyar y aportar cambios al hospital en el tratamiento de quimioterapia y en las diferentes intervenciones.
El cambio es constante y me gustaría ser parte de ese cambio para el bienestar de los niños de Costa Rica. Nos gustaría hacer que cada uno de ellos viva una experiencia similar a la que viven los niños de primer mundo, tal vez en un futuro no muy lejano esto sea posible.
Hace poco en una charla de oncología hablaban de que el principal factor pronóstico para la sobrevida de un paciente no es el tipo de cáncer que tiene, ni el la biología de este tumor, sino el país en donde vive. No es lo mismo para un niño que vive en Centroamérica, que para un niño que vive en España o en Estados Unidos. Las capacidades diagnósticas y terapéuticas son muy diferentes”.
-Hay un componente que mencionaste antes y me parece muy interesante: el de la actualización médica. ¿Cómo lográs capturar esa generación de conocimiento tan vertiginosa que genera el campo de la oncología pediátrica?
-ALC: “Definitivamente es abrumador. Hay muchísimo y cada vez que uno se mete a revisar un tema uno se da cuenta que existen más y más ramas en las que uno se puede ir. Hay muchísima investigación e innovación en relación con el cáncer infantil.
La Dra. Gamboa, que es mi tutora y jefa del posgrado, ha sido la mejor en inculcarnos a mi compañera y a mí la importancia de la parte académica. Durante el posgrado, nosotras estuvimos metidas en montones de cursos, entre ellos, algunos de la Sociedad Internacional de Oncología Pediátrica (SIOP), para residentes.
También, en cursos de la UCR sobre la biología molecular del cáncer, así como cursos virtuales del Hospital San Juan de Dios (de España) y del Hospital Saint Jude (de Estados Unidos).
Creo que esas son las formas de mantenerse actualizado: estar activo leyendo literatura nueva y participar en cursos y congresos internacionales. Esto es de mucho beneficio porque uno empieza a generar contactos y ver qué se puede traer al país”.
-Y para concluir, si un médico o una persona que desee estudiar medicina, o que ya esté en ese camino de formación, está leyendo esto, ¿de qué manera destacaría el aprendizaje médico fuera de las fronteras?
-ALC: “Realmente recomendaría a cualquier médico que está en formación, incluso médicos ya formados, salir. Aunque sea hacer una rotación afuera, es 100 % recomendado.
Es una experiencia en donde uno aprende muchas cosas de la Medicina que uno no sabía ni estaba acostumbrado. Es satisfactorio ver nuevas experiencias y hacer cosas fuera de lo que uno hace día a día o nuevas formas de practicar la Medicina.
Luego, está la parte cultural. Es importante exponerse a otra cultura y a otra forma de vida. Uno ve cómo viven los pacientes con realidades sociales y costumbres muy diferentes a las que tenemos aquí. Uno logra generar nuevas perspectivas culturales y hasta cómo expresarse con los pacientes tomando en cuenta el contexto local..
Más allá de la parte médica, es muy importante para todo el mundo tener una mente abierta y una perspectiva más grande que solo lo que vemos en nuestro pequeño país”.

Periodista, Oficina de Divulgación e Información
Área de cobertura: ciencias de la salud
jenniffer.jiqxvsmenezcordoba @ucrucig.ac.cr
Comentarios:
Artículos Similares:
-
Dra. Cartín: “recuerden que cada paciente que atenderán no es solo un caso clínico, es una vida”
-
 La UCR está lista para brindar diagnósticos a pacientes con cáncer de la CCSS, pero no puede empezar
La UCR está lista para brindar diagnósticos a pacientes con cáncer de la CCSS, pero no puede empezar -
 Científico exalta el talento tico en España por estudio que mejoraría el impacto de la terapia renal
Científico exalta el talento tico en España por estudio que mejoraría el impacto de la terapia renal -
 Él es el tico que impulsó el descubrimiento internacional que aspira a frenar el cáncer de mama
Él es el tico que impulsó el descubrimiento internacional que aspira a frenar el cáncer de mama
